AREAS DE QUIROFANO
Zona negra: es la zona de aislamiento o amortiguación, esta zona esta completamente contaminada por lo cual puedes estar sin ningún cuidado de contaminar, en esta zona se prepara al paciente con la ropa especial para poder pasar a quirófano, en esta zona se encuentran oficinas y salas para descansar.
Zona gris: esta es la zona limpia en esta zona todos tienen que usar un traje quirúrgico, así como una mascarilla y un gorro para evitar la caída de cabello en zonas esterilizadas, en esta se encuentra la trampa para botas que divide la zona gris de la zona blanca, ya que estas no pueden tocar el suelo de la zona gris, en esta se encuentra el CEYE (centro de equipamiento y esterilización) en donde se encuentran las batas las cuales te coloca la enfermera al estar en la zona blanca.
Zona blanca: es la zona de máxima restricción ya que es donde se encuentra la sala de operaciones, esta zona esta completamente esterilizada por lo que al lavarse las manos ya no se puede tocar absolutamente nada, la puerta se abre con la espalda sin tocarla.
ESTRUCTURA DEL QUIROFANO
- Las paredes y los techos tienen que estar cubiertos de materiales lisos para permitir una fácil limpieza.
- las puertas deben ser correderas y deslizantes.
- no debe haber ventanas.
- no deben colocar rieles.
- el aire acondicionado debe ser exclusivo para el quirófano y este debe estar limpiando el aire a toda hora.
- debe tener un buen sistema de comunicación para solucionar las situaciones de emergencia.
- las medidas deben ser 36m2 y 3m de alto.
- el piso no debe conducir electricidad.
EQUIPO QUIRURGICO
En este se encuentran 6 personajes importantes que se dividen en:
EQUIPO ESTERIL
Cirujano: es el que lleva a cabo la cirugía, este se encuentra a la derecha del paciente algunas de las funciones que realiza son:
- valorar al paciente.
- vigilar la recuperación después de la anestesia.
- coordina el quirófano.
- observa los diagnósticos.
- solicita el instrumental que se va necesitando.
- reanima al paciente.
- recoge las muestras las cuales revisara y así mismo escribirá su informe.
Primer ayudante: este se apega a las instrucciones del cirujano y asume la responsabilidad en caso de urgencia, se encuentra al lado del cirujano.
- sostiene separadores para observar campos.
- coloca las pinzas en los vasos sanguíneos.
- ayuda a suturar.
- anota y registra en el expediente las notas de evolución y las ordenes del cirujano.
Segundo ayudante: este solo es necesario con tipos de cirugía mas grandes o que necesiten de mas ayuda y se encuentra en frente del cirujano.
Instrumentista: este preve y planifica las necesidades del cirujano este se encuentra en la parte de abajo del lado izquierdo del paciente.
- coloca la mesa de mayo y la viste.
- cubre al paciente con sabanas estériles.
- acomoda los instrumentos en la mesa de mayo. pasa al ayudante.
EQUIPO NO ESTERIL
Anestesiólogo: prepara el manejo de dolor, se encuentra en la parte de arriba del paciente.
Anestesiólogo: prepara el manejo de dolor, se encuentra en la parte de arriba del paciente.
- da la orden de comenzar la cirugía.
- acomoda al paciente para que este en la mejor posición.
- monitores al paciente.
Enfermera circulante: se encuentra en la parte de abajo del paciente justo al lado del anestesiólogo.
- direcciona y coordina las actividades de enfermera.
- vigila que se cumpla la regla estéril.
- ayuda a los miembros del quirófano.
- conoce el equipo.
LAVADO QUIRURGICO
Este es el lavado de manos que se hace para las cirugías ya que se tiene que entrar con las manos completamente estéril.
Equipo
- Cepillos estériles de cerdas suaves que entren en paquetes individualmente.
- Lavabo de manos exclusivo para el lavado quirúrgico (debe ser amplio y profundo para evitar que salpique agua).
- Jabonero con solución antiséptica.
- Reloj de pared.
El lavado quirúrgico se divide en 3 tiempos:
1er tiempo:
- Se abre el agua.
- Verter jabon.
- Realizar lavado mecánico hasta 5 cm. arriba de los codos
2do tiempo:
- Se toma el cepilla con la mano que se vaya a cepillar primero, se enjuaga para quitar el exceso de solución desinfectante.
- Se vierte jabon o isodine espuma sobre el cepillo, levantando el brazo a la altura de la cara.
- Cambiar de mano el cepillo para iniciar el cepillado.
- Se inicia el cepillado lavando de forma cruzada dando 10 cepilladas en cada area.
- Continuar cepillando por los espacios interdigitales comenzando entre el pulgar y el indice, lavando las caras laterales de cada dedo.
- Cepillar la muñeca de forma rotatoria hasta 5cm. arriba del codo.
- Se vierte jabon en la mano con el cepillo y se corre hasta el antebrazo.
- Se cambia de mano el cepillo y se realiza el procedimiento anterior.
- Se enjuaga en torno que el agua caiga por el codo.
3er tiempo:
- Se realiza el mismo procedimiento con los dos brazos solo que el cepillado hasta el tercio superior del antebrazo
Al final:
- Ambos brazos se enjuagan.
- Se deja caer el cepillo.
- Se mantienen los brazos en altura a la cara para que escurra el exceso de agua y evitar que se regresen a las manos.
Vestido de bata con tecnica autónoma.
1. Después de lavar y secar las manos se toma la bata firmemente del bulto estéril (estando doblada), se toma de arriba y el centro levantándose en vertical.
2. Se aleja 20 cm de la mesa y se obtiene un margen de seguridad al vestirse.
3. Se desdobla tomandola de las sisas sin sacudirla, teniendo precaución de que la costura del marsupial quede hacia el pecho de la instrumentista.
4. Se localiza la entrada de las mangas y se deslizan los brazos dentro de estos pero sin sacar las manos de los puños.
5. Por la parte detrás de la instrumentista, la enfermera circulante tira de la bata apoyándose de la parte interna de esta y la coloca sobre los hombros, pasando a anudar las cintas de atrás, iniciando por las del cuello y finalmente por las de la cintura.
Vestido de bata tecnica asistida.
1. Ya que la enfermera o instrumentista tienen puestos los guantes y la bata, toman una bata del bulto de ropa.
2. La extiende con el marsupial viendo hacia el enfermero o instrumentista.
3. Introduce las manos a nivel de la costura de los hombros de la bata y procura que queden bien cubiertas con un doblez y procede a presentarla al cirujano con los orificios de la bata viendo hacia el.
4. el cirujano deberá introducir sus manos y brazos con cuidado, la enfermera le coloca la bata subiéndola hasta el nivel de los hombros desliza sus manos hacia el exterior del doblez, procurando no tocar el cuerpo del medico.
5. Se debe tirar de la parte de atrás de la bata para terminar de colocar al cirujano y anudar las cintas de la espalda y se acomoda el resto de la bata.

2. La extiende con el marsupial viendo hacia el enfermero o instrumentista.
3. Introduce las manos a nivel de la costura de los hombros de la bata y procura que queden bien cubiertas con un doblez y procede a presentarla al cirujano con los orificios de la bata viendo hacia el.
4. el cirujano deberá introducir sus manos y brazos con cuidado, la enfermera le coloca la bata subiéndola hasta el nivel de los hombros desliza sus manos hacia el exterior del doblez, procurando no tocar el cuerpo del medico.
5. Se debe tirar de la parte de atrás de la bata para terminar de colocar al cirujano y anudar las cintas de la espalda y se acomoda el resto de la bata.
Enguantado
Enguantado tecnica cerrada.
Asegura que la mano nunca entre en contacto con el lado externo del guante.
1. Con las manos dentro de la bata, levanta el guante izquierdo o derecho por el puño.
2. Sin girar la palma de la mano colocar el guante con los dedos hacia el codo y pulgar, abajo.
3. No se debe sacar los dedos del puño o tocar el extremo del mismo.
4. Con la mano contraria dentro de la manga y se tira del guante sobrepasando el puño de la manga, se sujeta el dobles de la parte inferior del guante con el dedo pulgar.
5. Se toma con la mano contraria todavía dentro de la manga el guante izquierdo y el puño de la bata, se desliza el guante en la mano, se repite el procedimiento con la otra mano.
1. Tomar los dobleces del guante con una mano, no toque el envoltorio del guante con la mano descubierta.
2. Deslice el guante sobre la mano opuesta (el doblez se deja como esta).
3. Con la mano ya enguantada deslizar los dedos con el interior del doblez del guante opuesto.
4. Inserta la mano dentro del guante y desenrolle el puño.
- 1. El instrumentista te proporciona el guante metiendo sus dedos por la parte interior del doblez, se introduce la mano. (No se mueven las manos por debajo de la cintura, ni por arriba de los hombros).
- 2. Con la mano que ya tienes el guante, se jala por la parte interior del doblez y se introduce la otra mano, se desciende en 90 grados y se gira.
SOMATOMETRIA
Valora el crecimiento y estado de salud del paciente, busca obtener los siguientes parámetros:
-Peso, volumen expresado en kg.
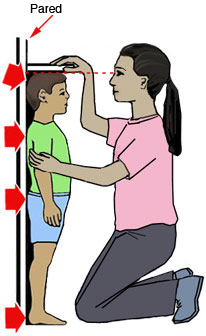
-Estatura (talla).- Longitud de la planta de los pies a la parte superior del craneo (vertex) expresada en cm.
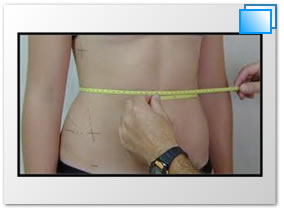
Cintura.- Midiendo en la parte mas alta de las fosas iliacas.
Cadera.- Midiendo desde la parte mas alta de los glúteos.

Cefalico.- Midiendo al rededor de la cabeza, parte media de la frente.

Abdominal.- Midiendo desde la ultima costilla.
IMC: Para calcular el indice de masa corporal se necesita realizar la siguiente ecuación: IMC: Peso(Kg)/ Estatura (en metros) 2.
TOMA DE SIGNOS VITALES
Los signos vitales son indicadores que reflejan el estado fisiológico de los órganos vitales, como lo es el corazón, pulmones, cerebro.
Existen 5 que son los principales a medir actualmente:
1.- Frecuencia Cardiaca
2.- Frecuencia Respiratoria
3.- Presión Arterial
4.- Temperatura Corporal
5.- Oximetría de Pulso
Frecuencia Cardiaca
2.- Frecuencia Respiratoria
3.- Presión Arterial
4.- Temperatura Corporal
5.- Oximetría de Pulso
Frecuencia Cardiaca
Es la onda pulsátil de la sangre, originada en la contracción del ventrículo izquierdo del corazón y que resulta en la expansión y contracción regular del calibre de las arterias.
Actualmente existen 9 puntos para palpar el pulso:
-Temporal: sobre el hueso temporal
-Carotideo: Parte lateral del cuello antre la traquea y el músculo esternocleidomastoideo
-Braquial: Cara interna del músculo biceps
-Radial: Zona media de la cara interna de la muñeca
-Femoral: Debajo del ligamento inguinal
-Popliteo: Por detrae de la rodilla
-Pedio: Sobre los hueso de la parte alta del dorso del pie
-Caridiaco apical: Con fonedoscopio en la zona del corazón
Actualmente existen 9 puntos para palpar el pulso:
-Temporal: sobre el hueso temporal
-Carotideo: Parte lateral del cuello antre la traquea y el músculo esternocleidomastoideo
-Braquial: Cara interna del músculo biceps
-Radial: Zona media de la cara interna de la muñeca
-Femoral: Debajo del ligamento inguinal
-Popliteo: Por detrae de la rodilla
-Pedio: Sobre los hueso de la parte alta del dorso del pie
-Caridiaco apical: Con fonedoscopio en la zona del corazón
Algunas alteraciones:
-Taquicardia sinusal: FC elevada mayor de 100 latidos por minuto, que no sobrepasa los 160.
-Bradicardia sinusal: FC entre 40 y 60 latidos por minuto.
-Pulso amplio: por grandes presiones diferenciales (insuficiencia aórtica).
-Pulso duro: común en el anciano por arteriosclerosis.
-Pulso débil: tono muy bajo (estenosis aórtica, deshidratación, hemorragias severas y shock).
-Pulso arrítmico: arritmias cardiacas.
-Pulso filiforme y parvus: debilidad extrema y pulso casi imperceptible (estado agónico y severa falla de bomba cardiaca).
-Pulso duro: común en el anciano por arteriosclerosis.
-Pulso débil: tono muy bajo (estenosis aórtica, deshidratación, hemorragias severas y shock).
-Pulso arrítmico: arritmias cardiacas.
-Pulso filiforme y parvus: debilidad extrema y pulso casi imperceptible (estado agónico y severa falla de bomba cardiaca).
-Pulso alternante: característica cambiantes, suele indicar mal pronóstico (miocardiopatía o lesión de la
fibra cardiaca).
Frecuencia respiratoria
Hace referencia a las veces que una persona inspira y espira en un minuto. En el hombre la toma es mas notoria en el abdomen y en la mujer es mas notoria en el tórax, en los niños se observa en el abdomen.
es
importante tener en cuenta también el esfuerzo que realiza la persona para respirar, la profundidad de
las respiraciones, el ritmo y la simetría de los movimientos de cada lado del tórax.
Algunos hallazgos anormales en la respiración:
-Bradipnea: lentitud en el ritmo respiratorio. En el adulto FR menor de 12 respiraciones por minuto. -Taquipnea: aumento en el ritmo respiratorio persistente, es un respiración superficial y rápida. En el adulto FR mayor de 20 respiraciones por minuto.
Algunos hallazgos anormales en la respiración:
-Bradipnea: lentitud en el ritmo respiratorio. En el adulto FR menor de 12 respiraciones por minuto. -Taquipnea: aumento en el ritmo respiratorio persistente, es un respiración superficial y rápida. En el adulto FR mayor de 20 respiraciones por minuto.
-Hiperpnea: respiración profunda y rápida de frecuencia mayor a 20 respiraciones por minuto en el
adulto.
-Apnea: ausencia de movimientos respiratorios.
-Disnea: sensación subjetiva del paciente de dificultad o esfuerzo para respirar. Puede ser inspiratoria (tirajes) o espiratoria (espiración prolongada).
-Respiración de Kussmaul: respiración rápida (FR mayor de 20 por minuto), profunda, suspirante y sin pausas.
-Respiración de Cheyne-Stoke: hiperpnea que se combina con intervalos de apnea. En niños este patrón es normal.
-Respiración de Biot: extremadamente irregularidad en la frecuencia respiratoria, el ritmo y la profundidad de las respiraciones

Presión arterial:
Esta resulta de la fuerza ejercida por la columna de sangre impulsada por el corazón hacia los vasos sanguíneos. La fuerza de la sangre contra la pared arterial es la presión sanguínea y la resistencia opuesta por las paredes de las mismas es la tensión arterial. Estas dos fuerzas son contrarias y equivalentes.


Temperatura corporal:
VENOPUNCIÓN
-Apnea: ausencia de movimientos respiratorios.
-Disnea: sensación subjetiva del paciente de dificultad o esfuerzo para respirar. Puede ser inspiratoria (tirajes) o espiratoria (espiración prolongada).
-Respiración de Kussmaul: respiración rápida (FR mayor de 20 por minuto), profunda, suspirante y sin pausas.
-Respiración de Cheyne-Stoke: hiperpnea que se combina con intervalos de apnea. En niños este patrón es normal.
-Respiración de Biot: extremadamente irregularidad en la frecuencia respiratoria, el ritmo y la profundidad de las respiraciones

Presión arterial:
Esta resulta de la fuerza ejercida por la columna de sangre impulsada por el corazón hacia los vasos sanguíneos. La fuerza de la sangre contra la pared arterial es la presión sanguínea y la resistencia opuesta por las paredes de las mismas es la tensión arterial. Estas dos fuerzas son contrarias y equivalentes.


Temperatura corporal:
Se define como el grado de calor conservado por el equilibrio entre el calor generado (termogésis) y el
calor perdido (termólisis) por el organismo.
La temperatura corporal promedio normal de los adultos sanos, medida en la cavidad bucal, es 36.8
±0.4gradosC.
esta se mide a través de un termómetro clínico. El termómetro convencional de mercurio axilar.


Algunas alteraciones en la temperatura:
-Hiperpirexia: temperatura muy elevada mayor a 41gradosC. El punto de ajuste de la temperatura interna a
nivel hipotalámico está elevado, conservándose los mecanismos del control de la temperatura.
-Hipertermia: fallan los mecanismos de control de la temperatura, de manera que la producción de
calor excede a la pérdida de éste, estando el punto de ajuste hipotalámico en niveles normotérmicos,
presentando temperatura mayor a los 41gradosC.
esta se mide a través de un termómetro clínico. El termómetro convencional de mercurio axilar.


Algunas alteraciones en la temperatura:
-Hipotermia: temperatura central ≤ 35gradosC.
-Febrícula: temperatura mayor a la normal y hasta los 38gradosC.
-Fiebre: elevación de la temperatura corporal central por encima de las variaciones diarias normales mayor de 38o C.
-Febrícula: temperatura mayor a la normal y hasta los 38gradosC.
-Fiebre: elevación de la temperatura corporal central por encima de las variaciones diarias normales mayor de 38o C.
VENOPUNCIÓN
Es el proceso que se hace en la vena para extraer sangre o realizar terapia
venosa. Es la recolección de una muestra de sangre de una vena,
usualmente para pruebas de laboratorio.


• Jeringuilla. La cantidad de fármaco que hemos de administrar será la que determinará su capacidad.

• Zona ventroglútea.
Es una de las más seguras, ya que no tiene cerca ningún punto conflictivo. Con el enfermo en decúbito lateral o en decúbito supino, colocaremos nuestra mano en la base del trocánter mayor del fémur del lado elegido. Abriremos los dedos de la mano y pincharemos en el espacio que quede entre los dedos índice y medio.

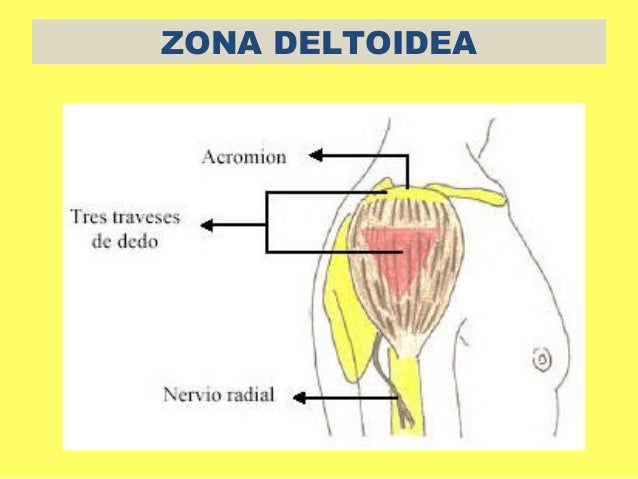
• Zona deltoidea.
Está ubicada en la cara externa del deltoides. Se debe de tener en cuenta que el nervio radial pasa cerca de ahí. El paciente puede estar en todas las posiciones: sedestación, decúbito supino, decúbito lateral o bipedestación.

anónimo. (2007). ÁREAS DEL QUIROFANO. 2017, de QUIROFANO.NET Sitio web: http://www.quirofano.net/areas-quirofano/
Bandeja con:
Venocath (calibre necesario)
Isopañin
Guantes
Jeringa de 5 cc (si es necesario)
Micropore o esparadrapo
Torniquete
Cateter heparinizado
Guardian
Venocath (calibre necesario)
Isopañin
Guantes
Jeringa de 5 cc (si es necesario)
Micropore o esparadrapo
Torniquete
Cateter heparinizado
Guardian
Riesgos:
Bacteremia
Mala técnica aséptica, no cambio de equipo de infusión o sitio de
venopunción en el tiempo establecido
Embolia
Gaseosa: Entrada de aire al circuito
Pulmonar: Formación de trombos
Sobrecarga Circulatoria
Aumento en el volumen de líquidos originando hipertensión arterial,
aumento de la presión venosa central, insuficiencia respiratoria, shock
Flebitis
Mecánica: Secundarias al catéter
Química: Osmolaridad de las soluciones, velocidad de flujo de la infusión, cantidad de solvente en los medicamentos
Bacteriana: Mala técnica aséptica
Signos y Síntomas de Flebitis: dolor, enrojecimiento, inflamación, calor, cordón venoso palpable
Bacteremia
Mala técnica aséptica, no cambio de equipo de infusión o sitio de
venopunción en el tiempo establecido
Embolia
Gaseosa: Entrada de aire al circuito
Pulmonar: Formación de trombos
Sobrecarga Circulatoria
Aumento en el volumen de líquidos originando hipertensión arterial,
aumento de la presión venosa central, insuficiencia respiratoria, shock
Flebitis
Mecánica: Secundarias al catéter
Química: Osmolaridad de las soluciones, velocidad de flujo de la infusión, cantidad de solvente en los medicamentos
Bacteriana: Mala técnica aséptica
Signos y Síntomas de Flebitis: dolor, enrojecimiento, inflamación, calor, cordón venoso palpable

INYECCIÓN INTRAMUSCULAR
La vía intramuscular es una de las cuatro vías parenterales que existen para la administración de medicamentos.
MATERIAL:
• Antiséptico. • Jeringuilla. La cantidad de fármaco que hemos de administrar será la que determinará su capacidad.
• Agujas. Emplearemos una aguja para cargar la medicación y otra para inyectarla intramuscularmente (longitud de 25-75 mm, calibre de 19-23G y bisel medio).
• Gasas o algodón.
• Guantes (Innecesario que sean estériles).
• Gasas o algodón.
• Guantes (Innecesario que sean estériles).
ELECCIÓN DEL LUGAR DE INYECCIÓN PARA LA ADMINISTRACIÓN INTRAMUSCULAR DE MEDICAMENTOS
Las zonas donde se pueden administrar los medicamentos intramuscularmente son la dorsoglútea, la deltoidea, la ventroglútea y la cara externa del muslo. A la hora de elegir el lugar de punción tendremos en cuenta la edad del paciente y su masa muscular, la cantidad de medicamento a inyectar, si es una sustancia más o menos oleosa, etc. Las características principales de cada una de las áreas se describen a continuación.
• Zona dorsoglútea.
Se localiza en el cuadrante superoexterno de la nalga, pues así es como se evita lesionar el nervio ciático. Es el lugar que más fármaco admite: hasta 7 ml. El paciente puede estar en decúbito lateral, en decúbito prono o en bipedestación (en este último caso, debe de tener cerca una zona de apoyo por si surge cualquier complicación). Debe de evitarse su uso en los menores de tres años.
• Zona ventroglútea.
Es una de las más seguras, ya que no tiene cerca ningún punto conflictivo. Con el enfermo en decúbito lateral o en decúbito supino, colocaremos nuestra mano en la base del trocánter mayor del fémur del lado elegido. Abriremos los dedos de la mano y pincharemos en el espacio que quede entre los dedos índice y medio.
• Zona deltoidea.
Está ubicada en la cara externa del deltoides. Se debe de tener en cuenta que el nervio radial pasa cerca de ahí. El paciente puede estar en todas las posiciones: sedestación, decúbito supino, decúbito lateral o bipedestación.


anónimo. (2007). ÁREAS DEL QUIROFANO. 2017, de QUIROFANO.NET Sitio web: http://www.quirofano.net/areas-quirofano/
Guerrero, D.. (2016). LAVADO DE MANOS QUIRÚRGICO. 2017, de CIRUGÍA Y LAVADO DE MANOS QUIRÚRGICO Sitio web: http://cirugiaylavadodemanosquirurgico.blogspot.mx/2016/01/
Rodríguez Flores, R. (2000). Participación de enfermería en los métodos y los medios para obtener la asépsia quirúrgica. 10-21
SEMIOLOGIA DE LOS SIGNOS VITALES: UNA VIRADA NOVEDOSA A UN PROBLMEA VIGENTE. Villegas Gonzalez, Juliana y Cols. Universidad de Manisales. Facultad de Ciencias de la Salud. 2012.
ENFERMERO JEFE COORDINADOR URGENCIAS. (2008). GUIA PARA VENOPUNCION. 2014, de HOSPITAL SAN PEDRO Y SAN PABLO Sitio web: http://www.eselavirginia.gov.co/archivos/GUIA%20PARA%20VENOPUNCION.pdf
Artuñedo P, Delgado MA, Caballero F. Instrumental básico de cirugía me- nor. En: Arribas JM, Caballero F. Manual de Cirugía Menor y otros Proce- dimientos en la Consulta del Médico de Familia. Madrid: Merck Sharp & Dohme, 1993.
Esteve J, Mitjans J. Enfermería. Técnicas clínicas. Madrid: McGraww-Hill Interamericana, 2002.
Perry A, Potter PA. Guía clínica de enfermería. Técnicas y procedimientos básicos (cuarta edición). Madrid: Harcourt Brace, 1998.
SEMIOLOGIA DE LOS SIGNOS VITALES: UNA VIRADA NOVEDOSA A UN PROBLMEA VIGENTE. Villegas Gonzalez, Juliana y Cols. Universidad de Manisales. Facultad de Ciencias de la Salud. 2012.
ENFERMERO JEFE COORDINADOR URGENCIAS. (2008). GUIA PARA VENOPUNCION. 2014, de HOSPITAL SAN PEDRO Y SAN PABLO Sitio web: http://www.eselavirginia.gov.co/archivos/GUIA%20PARA%20VENOPUNCION.pdf
Artuñedo P, Delgado MA, Caballero F. Instrumental básico de cirugía me- nor. En: Arribas JM, Caballero F. Manual de Cirugía Menor y otros Proce- dimientos en la Consulta del Médico de Familia. Madrid: Merck Sharp & Dohme, 1993.
Esteve J, Mitjans J. Enfermería. Técnicas clínicas. Madrid: McGraww-Hill Interamericana, 2002.
Perry A, Potter PA. Guía clínica de enfermería. Técnicas y procedimientos básicos (cuarta edición). Madrid: Harcourt Brace, 1998.






Comentarios
Publicar un comentario